子宫肌瘤是最常见的妇科良性肿瘤,其相关治疗在妇科临床实践中占有重要地位。子宫肌瘤的治疗方法有药物治疗和手术治疗。子宫肌瘤手术是妇科最常见的手术,其手术方法包括子宫切除术、保留子宫的肌瘤剔除术和介入治疗等,根据患者需求可有不同选择。不同治疗子宫肌瘤的方法各有其适应证、局限性及优缺点。子宫肌瘤的微创手术是目前手术治疗的主流,可采用的手术技巧和手术入路众多。下面我们重点介绍腹腔镜下子宫肌瘤剔除术的手术技巧。

作者:王延洲教授
单位:陆军军医大学第一附属医院
一、腹腔镜子宫肌瘤剔除术适应证选择的注意事项
1. 肌瘤个数:以单发肌瘤最为适宜。如系多发肌瘤,以不超过3或4个为原则。随着肌瘤个数的增加,手术创面缝合时间、手术出血量和手术时间等都将大大增加,腹腔镜作为微创手术的价值则会明显降低。
2. 肌瘤大小:单发肌瘤原则上直径应<10 cm,过大的肌瘤除使创面增大、出血增加外,还由于占据盆腹腔空间过大而使手术暴露空间及操作空间过小,手术难度大大增加。
3. 肌瘤生长的部位:子宫前壁下段肌瘤及宫颈肌瘤、突向阔韧带的肌瘤、子宫后壁下段肌瘤、有生育要求的靠近输卵管的肌瘤,这些部位的肌瘤,手术难度都将明显增加。
4. 肌瘤的类型:总体上讲,越表浅的肌瘤,手术难度越小。对某些带蒂的浆膜下肌瘤,甚至不需要结扎或缝合,只需要凝固切除即可。位置越深的肌瘤,创面越大,出血越多,手术难度越大。
5. 手术熟练程度的自我评价非常重要。手术者一定要客观评价手术条件及自身的手术熟练程度。手术中如遇困难,需要转开腹时不要犹豫。
二、手术步骤
(一) 完全腹腔镜子宫肌瘤剔除术
手术步骤包括切开肌瘤假包膜、剥除瘤核、缝合瘤腔、取出瘤体。
1. 浆膜下子宫肌瘤剔除术用有齿大抓钳抓住瘤体,用双极电凝或超声刀凝固瘤蒂,也可用套扎圈结扎瘤蒂,阻断肌瘤血管,于瘤蒂部锐性分离,切除肌瘤。若瘤蒂较细,可不予缝合;反之瘤蒂较粗,则须缝合数针,修复子宫创面。在保护装置下,分碎肌瘤,经腹部套管取出。
2. 肌壁间子宫肌瘤剔除术,在子宫肌瘤最突出处用单极电凝、超声刀或剪刀纵行切开肌瘤假包膜,可与凸出肌瘤的直径等长或略短,剪开肌瘤假包膜(子宫浆膜层和肌层)暴露瘤核,用有齿大抓钳抓住瘤体,旋转牵拉肌瘤的同时应用电切或钝性分离,迫使肌瘤与假包膜分离,将肌瘤剥出,凝固切断肌瘤基底部。若穿透宫腔,用2-0可吸收线连续或间断缝合内膜层,再采用单纯连续缝合、棒球式缝合或连续垂直褥式内翻缝合浆肌层,修复子宫创面。在保护装置下,分碎肌瘤,经腹部套管取出。
(二) 腹腔镜辅助子宫肌瘤剔除术
腹腔镜辅助子宫肌瘤剔除术是开腹手术和腹腔镜子宫肌瘤剔除术之间的一种过渡式操作。腹腔镜下暴露肌瘤,部分或完全剥出肌瘤,将套管的切口延长,自延长的小切口处分碎并取出肌瘤,从小切口处用1-0可吸收线连续或间断缝合,修复子宫创面。该术式便于切除大的肌瘤和进行多层肌壁缝合,关闭瘤床。
(三) 腹腔镜辅助阴道子宫肌瘤剔除术
腹腔镜辅助阴道子宫肌瘤剔除术是经阴道手术和腹腔镜子宫肌瘤剔除术之间的一种过渡式操作。腹腔镜下暴露肌瘤,完全剥出肌瘤,切开阴道后穹窿,经阴道取出肌瘤,用可吸收线连续或间断缝合,修复子宫创面。该方法便于取出子宫后壁或宫底部的大肌瘤,并进行多层肌壁缝合,关闭瘤床。
(四) 机器人辅助腹腔镜子宫肌瘤剔除术
机器人辅助腹腔镜子宫肌瘤剥除术指利用da Vinci机器人系统进行腹腔镜子宫肌瘤剥除术。良好的三维视野及灵活的器械手臂有利于子宫切口缝合,特别是对于那些腹腔内缝合经验缺乏的初学者尤其方便。
(五)单孔腹腔镜子宫肌瘤剔除术
经脐纵行逐层切开皮肤、脂肪、腱鞘和腹膜进入腹腔,长约2.5 cm,置入切口保护套,连接Port,肌瘤表面切口位置的选择、挖除肌瘤同传统腹腔镜手术。将肌瘤装入标本袋,经脐部切口将标本旋切后取出。2-0倒刺线缝合瘤腔,采用2-0可吸收线连续分层缝合,关闭腹膜和腱鞘,3-0可吸收线间断缝合脂肪层,4-0可吸收线重塑脐部。
(六)经阴道单孔腹腔镜子宫肌瘤剔除术
充分暴露阴道及宫颈,钳夹并下拉宫颈,在膀胱阴道沟上方1.0 cm处的阴道黏膜上,做横行切口,分离膀胱宫颈间隙,上推膀胱,暴露膀胱反折腹膜,打开膀胱反折腹膜后进腹,置入切口保护套,连接Port。暴露子宫,于子宫肌壁间注入垂体后叶素,单极电钩切开肌瘤表面浆肌层,切口方向尽量选择与人体纵轴平行,左手用肌瘤钻尽量向上牵拉瘤体,右手用血管钳下压子宫,切除子宫肌瘤,用可吸收倒刺线两层连续缝合切口创面,关闭瘤腔,使子宫的浆膜面充分对合。将瘤体放置于切口保护套正中位置,同时取下Port,瘤体在切口保护套内用“削苹果”的方法缩小体积后取出。可吸收线连续缝合,关闭腹膜及阴道壁。
三、手术中须注意的问题
(一)手术穿刺孔的选择
腹腔镜手术穿刺孔位置的选择非常重要。如选择不当,会使手术难度大大增加。穿刺孔位置选择的目的就是要达到有足够的手术操作空间。其选择的原则应根据肌瘤的大小位量确定穿刺孔的位置。具体而言,置镜孔的位置应根据肌瘤的大小确定,肌瘤越大,置镜孔位置应越高,原则上最高可达肚脐与剑突连线上1/3处。对于有广泛腹部手术史、肚脐附近有疤痕的患者,Palm点(腹部左上象限穿刺点)更安全。但需要确保胃内容物被清空后,才能进行Palm点穿刺。
(二)举宫器的应用
在腹腔镜手术中是否应用举宫器主要根据操作者的习惯和肌瘤部位确定。不使用举宫器的好处在于可以避免举宫器可能造成的子宫穿孔。同时还可以减少一名参与手术的人员,节约医疗资源。但这种手术方式需要手术者之间娴熟的配合。对于绝大多数手术者而言,特别是对于子宫后壁的肌瘤,安置举宫器对顺利完成手术有很大的帮助,举宫器有助于充分暴露肌瘤,便于缝合手术创面,而子宫后壁肌瘤瘤腔缝合时,建议不放置举宫器械,更便于灵活调整子宫位置,方便缝合子宫后壁切口。
(三)术中减少出血的方法
1. 子宫动脉阻断术
在切除子宫肌瘤之前,在阔韧带后叶,子宫颈峡部外侧2 cm,暴露“子宫动脉窗”,无损伤解剖子宫动脉。对无生育要求的患者,采用双极电凝永久阻断子宫动脉;对于有无生育要求的患者,可用10号丝线环绕子宫动脉打两个活结,也可采用动脉临时阻断夹临时阻断术中子宫动脉血供。Vercellino等研究发现,腹腔镜子宫肌瘤剔除术联合子宫动脉阻断术,术后3天血红蛋白平均下降1.2 g/dl,单纯腹腔镜下子宫肌瘤剔除术则平均下降1.45 g/dl;两组均无明显并发症发生,术中子宫动脉阻断时间为6~40分钟,平均15分钟;但在总手术时间上,研究组与对照组比较,差异无统计学意义。
腹腔镜子宫肌瘤剔除术前先行子宫动脉阻断术,可减少子宫切口出血,使术中出血少、术野清晰、解剖层次分明,减少术中冲洗及吸血的次数,缩短手术时间;子宫动脉阻断后,其血流较手术前减少;同时阻断动脉后致残存肌瘤组织缺血坏死,导致肌瘤细胞总数减少,瘤体缩小;瘤体供血阻断使肌瘤坏死细胞内雌孕激素受体不能与雌孕激素结合,或其受体随肌瘤坏死而消失,从而阻止肿瘤继续生长,有效控制其复发,减少术后复发率。
2. 垂体后叶素
垂体后叶素系从垂体后叶提取的九肽类物质,含缩宫素和血管加压素两种成分,对平滑肌有强烈的收缩作用。局部注射垂体后叶素于子宫肌层,可以引起子宫的强烈收缩。具体用法可将垂体后叶素6~12 U与20~100 ml生理盐水混合注射于子宫肌壁。垂体后叶素的止血效果在术中通常可以维持30~60分钟。大量临床研究证实,肌瘤周围注射垂体后叶素可减少术中出血。但是应该注意垂体后叶素引起的不良反应,例如心动过缓、心脏骤停、低血压、肺水肿等,不良反应虽然少见,但是一旦发生,就可能导致严重的呼吸循环系统损害。
(四) 缝合方法
子宫切口缝合技术是腹腔镜子宫肌瘤切除手术中的难点,也是手术能够成功止血、成功恢复子宫形态与功能的关键。目前国内外学者对如何提高腹腔镜子宫肌瘤剔除术术中缝合的效率进行了许多尝试。
1. 改进缝合方法
2016年卢淮武等报道了一种改进的“棒球式”缝合方法。自子宫切口一端开始,由瘤腔底部进针,于切口处浆膜面出针,再将缝针反方向对称缝合,始终由内向外缝合,可以减少出血,缩短手术时间。王玢等报道一种改进的缝合方法。间断8字缝扎子宫创面的出血点,然后8字缝合创面浆肌层成形子宫,可以减少出血,缩短手术时间。Tanase等提出“Bottom-up”缝合方法。先不完全剔除肌瘤,残留部分与腔底相连,牵拉瘤体易于暴露腔底并开始缝合,等腔底封闭后再剔除肌瘤。
我们采用的连续/间断垂直褥式内翻缝合法,不关闭肌瘤残腔,连续/间断与子宫表面垂直褥式缝合切口的浆肌层2~3层,将子宫的浆肌层逐层填塞入瘤腔压迫止血,具有以下优势。①操作简单。缝合仅在子宫表面的浆肌层进行,无须进入瘤腔的深部,操作起来更容易,学习曲线短。②缩短手术时间。传统的缝合操作需要间断8字缝合腔底止血,增加了打结的次数;连续垂直褥式填塞缝合法仅需要打结两次,缩短缝合时间。③缝合后子宫形态恢复好,保留子宫的完整性。体积较大的子宫肌瘤剔除后会形成一个大的残腔,传统的缝合方法需要切除部分浆肌层进行修整后再缝合,破坏了子宫的完整性,而且缝合后残留的浆肌层组织较多并向外突出,形态不整。连续垂直褥式填塞缝合无须修整多余的浆肌层组织,将瘤腔周围的浆肌层填入瘤腔即可,这样做一方面可以压迫止血,另一方面缝合后子宫形态完全恢复正常。④术中和术后出血量少。由于缝合速度快,手术时间短,有效的组织压迫止血,填塞缝合法较传统的缝合术中和术后出血更少。
2. 腹腔外配合拉线,避免缝线缠绕,始终维持张力
Kim等发明了一种方便钩出缝线至体外的装置,如“Puller”。
3. 改进缝线
一种带倒刺及特殊V-loc倒刺结构的缝线,由于不需要打结并能始终维持缝合组织的张力,可以缩短手术时间及减少出血量。文献报道使用倒刺缝线缝合子宫切口,术中无需打结,便于拉线,不仅为医生提供了便利,而且节省了手术时间(平均44分钟),减少了术中出血量(平均24.1 ml)。
(五)减少复发的方法
每350例子宫肌瘤剔除术中,大约有1例患者被发现患有子宫肉瘤。快速旋转的刀片会将肿瘤组织分散在骨盆和腹部,而这种行为本身就是危险的,可能导致癌细胞的播散,大大减少患者的生存机会。早在2012年5月,国内学者就发表了“关注子宫分碎术对早期子宫肉瘤预后的影响”等文章,并对分碎术的不良后果提出了警示。
2014年4月17日,美国FDA叫停了腹腔镜电动分碎器剔除术;2020年2月25日,FDA再次更新了关于腹腔镜分碎器的安全通告建议,提出在完全密闭的环境下,可进行腹腔镜下子宫肌瘤分碎术,并表明防止分碎过程中平滑肌瘤细胞脱落至腹腔内是使用密闭式分碎袋的目的与意义。
目前已有了各种腹腔镜辅助旋切子宫肌瘤的密闭式分碎袋获批上市,其原理是将肿瘤置于一个密闭的标本袋里,使肿瘤与腹腔内的脏器完全隔离,在其中进行分碎术,有效解决了肿瘤种植的难题。在采用密闭的标本袋的同时,医生还要在分碎手术中仔细观察旋切器的前端,避免腹腔镜的镜体将袋子刺穿,导致瘤体的外泄。在标本袋取出后,还要通过注水或充气来检查标本袋的完整性。随着研究的开展,也有学者提出经阴道袋内分碎肌瘤、经脐分碎肌瘤或下腹部小切口分碎肌瘤等多种方法。
四、术式评价
(一)比较腹腔镜子宫肌瘤剔除术与传统开腹手术
自1979年Semm发表了全世界首例腹腔镜浆膜下子宫肌瘤剔除术的初步经验以来,妇科腹腔镜手术广泛开展。Mais V最早开展了前瞻性随机对照试验,对比开腹子宫肌瘤剔除术与腹腔镜手术的临床疗效,证实腹腔镜手术可减轻术后疼痛,缩短住院时间和康复时间。Jin C对腹腔镜手术与开腹子宫肌瘤剔除术的随机对照试验进行meta分析,共纳入576例患者,证实腹腔镜手术时间较开腹手术长,但是术中出血量少、术后疼痛轻、康复时间短,总体并发症发生率低,而两组间术后妊娠率和肌瘤复发率无明显差异。
在生育功能保护方面,Palom进行了多中心、前瞻性随机对照临床试验,对比腹腔镜与小切口开腹手术对患者生育功能的影响,结果发现,在术后初次妊娠时间、妊娠率、活产率等方面,腹腔镜手术组明显好于小切口开腹手术组。再根据手术指征,对结果进行亚组分析发现,对于症状性子宫肌瘤患者,腹腔镜术后患者生育功能结局明显好于小切口开腹手术患者。而对于不孕患者,两种手术方式的生育功能结局相似。
一些有关子腹腔镜子宫肌瘤剥除术后子宫切口裂开的个案报道,使人们怀疑腹腔镜下是否能够缝好子宫切口。但是,最近一篇前瞻性观察性临床研究发现,不孕患者腹腔镜手术术后妊娠率达74%,并且67.1%经阴道分娩,无一例发生子宫破裂。
(二)比较机器人辅助腹腔镜子宫肌瘤剔除术与传统开腹手术
2004年Advincula报道了第一组机器人辅助腹腔镜子宫肌瘤剔除术病例系列研究。在此之后,许多研究对比RALM与传统开腹手术的临床结局,发现与传统开腹手术相比,机器人辅助腹腔镜子宫肌瘤剔除手术的时间较开腹手术明显延长,但是住院时间明显缩短,术后止痛药使用量少,肠道功能恢复快,术后发热率低。不过,有关术中出血量及并发症发生率,目前研究未得出一致性结论。
机器人手术可能为腹腔镜技巧缺乏的医生完成微创手术提供一条捷径。一项研究表明,对于肌瘤位置不佳的深间质子宫肌瘤患者,术者可以通过机器人辅助腹腔镜子宫肌瘤剔除术完成既往需要开腹才能完成的肌瘤剥除手术。机器人辅助腹腔镜子宫肌瘤剔除术可用于体重指数较高的肥胖患者。另外,妇科机器人辅助手术不需要较明显的头低臀高位,所以,在特定的临床情况下有利于维持血流动力学稳定。
由于机器人设备使用和手术时间增加,机器人辅助腹腔镜子宫肌瘤剔除术的住院费用高于开腹手术。一项研究对比了开腹手术、腹腔镜手术及机器人手术的医疗花费,证明开腹手术花费最少,机器人辅助腹腔镜子宫肌瘤剔除术的花费最多。只有当机器人辅助腹腔镜子宫肌瘤剔除术中一次性耗材费用低于1400美元时,机器人手术的费用才会与腹腔镜手术的费用相当。而我国腹腔镜耗材的价格明显高于美国,而开腹或腹腔镜手术费用明显低于美国,相比之下,机器人手术与传统手术之间的费用差异就更加明显。
(三)比较机器人辅助腹腔镜子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术
鉴于机器人辅助腹腔镜子宫肌瘤剔除术相对于开腹手术的优势很多与机器人手术自身的微创性手术特质有关,所以将机器人手术与腹腔镜手术比较会更有意义。近年来,许多研究比较了机器人辅助腹腔镜子宫肌瘤剔除术与腹腔镜子宫肌瘤剔除术的临床疗效(表1)。总体而言,机器人手术与腹腔镜手术的短期临床疗效基本相同。有些研究认为,机器人手术的时间及出血量较多,但这可能与开展时间与术者熟练程度有关。相比腹腔镜手术而言,机器人手术可能为妇科医生从开腹手术到微创手术的过渡提供一条捷径。但是,对于已熟练掌握腹腔镜手术的医生而言,机器人辅助腹腔镜子宫肌瘤剔除术似乎无明显优势。
(点击图片可放大观看)
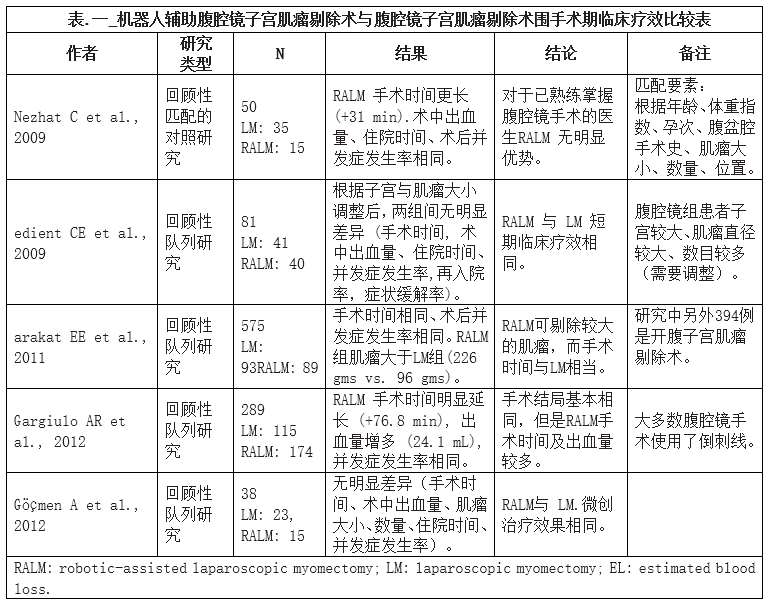
(四)比较单孔腹腔镜子宫肌瘤剔除术与多孔腹腔镜子宫肌瘤剔除术
2010年Kim等利用传统腹腔镜、非弯曲器械对15例子宫肌瘤患者实施了经脐单孔腹腔镜下子宫肌瘤剔除术,其中肌瘤数平均1.6个,肌瘤平均直径6.1 cm,每例患者至少有一个肌瘤的直径大于4 cm,平均手术时间96.7分钟,平均住院3.1天,这表明使用经脐单孔腹腔镜技术实施子宫肌瘤剔除术是安全可行的。2014年Yoon等报告了28例经脐单孔腹腔镜下子宫肌瘤剔除术,认为单孔腹腔镜下子宫肌瘤剔除术是可行的,但由于手术难度较传统腹腔镜手术大,故病例的选择及肌瘤的类型、位置可影响手术的成功实施。2019年meta分析显示,如果根据合适的患者选择标准,单孔腹腔镜子宫肌瘤剔除术可以获得与传统腹腔镜子宫肌瘤剔除术相似的手术效果。单孔腹腔镜子宫肌瘤剔除术在安全性和可行性方面与传统腹腔镜子宫肌瘤剔除术相当,在术后即刻疼痛方面更具优势。
综上所述,随着手术器械和手术技术的发展,腹腔镜下子宫肌瘤剔除术有多种技术方法。如何选择合适的技术,要结合患者的病情、医生的经验及医院的条件综合分析,以达到效果最好、创伤最小、最经济的最终目标。无论采用何种方法,腹腔镜子宫肌瘤剔除术的手术步骤总体上包括切开肌瘤假包膜、剥除瘤核、缝合瘤腔、取出瘤体这四个步骤。而手术难点在于减少术中出血、有效缝合残腔及预防术后复发三方面。虽然,已发展出许多药物或保守性手术替代腹腔镜手术,但是新型的技术方法均处于发展期,在有效率、成本及经验等方面无法比拟传统腹腔镜手术。腹腔镜子宫肌瘤剃除术依然是妇科医生的一个重要工具。
专家简介

王延洲 教授
陆军军医大学第一附属医院妇产科副主任,副教授,副主任医师,硕士研究生导师。美国贝勒医学院访问学者。主要从事妇科肿瘤微创治疗、女性盆底功能障碍性疾病的基础和临床研究。擅长单孔腹腔镜及vNOTES下各类妇科疾病的手术治疗,创建“筷子法”单孔腹腔镜手术技巧。重庆市医学会妇产科分会 副主任委员,中国人民解放军妇产科专委会青年委员会秘书长,中华医学会妇科肿瘤学分会青年委员会委员,中国医师协会妇产科分会青年委员会委员,中国医师协会妇产科分会ERAS专业委员会委员,承担国家自然科学基金资助1项,承担重庆市社会事业与民生保障科技创新专项课题1项。研究成果获中华医学科技奖一等奖1项。先后发表 SCI论文6篇。参编《Approachesto Hysterectomy》1部,《妇科肿瘤腹腔镜手术学》1部。
声明:本文为妇产科在线特约稿件,并经专家审核授权后发布。如需转载请留言获取授权,未经授权谢绝转载。
投稿邮箱:fcktougao@126.com




